Ինֆեկցիոն մոնոնուկլեոզը (այլ կերպ կոչվում է «մոնո») վարակիչ հիվանդություն է։ Էբշտեյն-Բարրի վիրուսը (EBV) ինֆեկցիոն մոնոնուկլեոզի ամենահաճախ հանդիպող հարուցիչն է, սակայն այլ ախտածիններ նույնպես կարող են լինել նշված հիվանդության պատճառ (ցիտոմեգալովիրուս, ադենովիրուս, «Ա» խմբի բետա-հեմոլիտիկ ստրեպտակոկեր, «Մարդու իմունոդեֆիցիտի վիրուս» և այլն)։ Հիվանդությունն առավելապես հանդիպում է դեռահասների, հատկապես ավագ դպրոցի սաների շրջանում։ Ինֆեկցիոն մոնոնուկլեոզը (ԻՄ) կլինիկական համախտանիշ է։ ԻՄ-ը իմունոախտաբանական արտահայտություն է, որն առաջանում է ի պատասխան վարակի մի խումբ հանգամանքների առկայության պայմաններում։
Ախտաֆիզիոլոգիա
Էբշտեյն-Բարր վիրուսը (EBV) պատկանում է “Herpesviridae” ընտանիքին, որը ներառում է մարդու այլ ախտածին վիրուսներ։ EBV-ն ամենուր է: Արձանագրվել է, որ մարդկանց 90% ավելին շճաբանորեն դրական են, քանի որ նախկինում տարել են EBV վարակ։ ԻՄ հաճախ հարուցվում է EBV-ով, սակայն EBV վարակը մեծ մասամբ ընթանում է առանց ինֆեկցիոն մոնոնուկլեոզի առաջացման։ Արդյունաբերական երկրներում և բարձր սոցիալ-տնտեսական խմբերում EBV վարակը հիմնականում դեռահասների և երիտասարդների շրջանում է։ Հենց այս տարիքային խմբում է, որ միմյանց հաջորդող իմունոախտաբանական գործընթացները բերում են բնորոշ կլինիկական համախտանիշի դրսևորման։
EBV վարակի փոխանցումը ամենահաճախ կատարվում է վարակակիր անախտանիշ անձանց թքի միջոցով՝ հաճախ համբույրի հետևանքով։ Վարակի հետ շփումից հետո EBV թափանցում է բերանի, ըմպանի և թքագեղձերի էպիթելային բջիջներ։ EBV ախտահարում է B-լիմֆոցիտները։ B-լիմֆոցիտները կարող են ախտահարվել ախտահարված բջիջների հետ շփման ընթացքում կամ անմիջականորեն՝ նշիկների կատարների մեջ։ B-բջիջների ախտահարումը թույլ է տալիս վիրուսի մուտքն արյան հոսք, որի միջոցով վարակը համակարգային է դառնում։ Իմունոկոմպետենտ մարդկանց մոտ վարակված B-բջիջների բազմացումը հանգեցնում է ցիտոտոքսիկ (CD8+) T-բջիջների զանգվածային ակտիվացման և բազմացման, որը բերում է բնորոշ լիմֆոիդ հիպերպլազիայի։ Կլինիկորեն վարակը դրսևորվում է տոնզիլիտի, լիմֆադենոպաթիայի և հեպատոսպլենոմեգալիայի պատկերով։ T-բջջային պատասխանը պատասխանատու է լիմֆոցիտների բացարձակ քանակի մեծացման և ատիպիկ լիմֆոցիտների (ատիպիկ մոնոնուկլեարների) ի հայտ գալու համար։ Այս ատիպիկ լիմֆոցիտները (այսինքն՝ «Դաունիի բջիջները») գործնականում CD8+ ցիտոտոքսիկ T-բջիջներ են։
Համաճարակաբանություն
Աշխարհում ինֆեկցիոն մոնոնուկլեոզի տարածվածության վերաբերյալ տվյալներ չկան, սակայն զարգացող երկրներում 5 տարեկանից փոքր երեխաների 90%-ը տանում է անախտանիշ EBV վարակ և դառնում անընկալունակ EBV-ծագման ինֆեկցիոն մոնոնուկլեոզի նկատմամբ։
Կլինիկական դրսևորումներ
Ինֆեկցիոն մոնոնուկլեոզը կարող է ունենալ բազմազան կլինիկական դրսևորումներ, սակայն հիմնական ախտանիշներն են տենդը, ֆարինգիտը և լիմֆադենոպաթիան։ Հիվանդության գաղտնի (ինկուբացիոն) շրջանը 4-6 շաբաթ է։ Բուժառուները սովորաբար չեն նշում հավանական վարակի աղբյուր։ Նախանշանային (պրոդրոմալ) փուլի ախտանիշները հաճախ 1-2 շաբաթ տևողությամբ թուլությունը, հոգնածությունը և մկանացավերն են։ Բուժառուները կարող են դիմել բժշկի հենց այս փուլում, որը դժվարեցնում է ախտորոշումը, կամ կարող են դիմել կլինիկական ինֆեկցիոն մոնոնուկլեոզի փուլում և նշել նախորդող պրոդրոմալ ախտանիշների մասին։ Հնարավոր է ինֆեկցիոն մոնոնուկլեոզի ախտանիշների սուր սկիզբ՝ առանց նախանշանային փուլի։ Սովորաբար 1-2 շաբաթ ուղեկցվում է ցածր աստիճանի տենդով, որը կարող է պահպանվել մինչև 4-5 շաբաթ։ Ֆարինգիտն ինֆեկցիոն մոնոնուկլեոզի առանցքային դրսևորումներից է, այն կարող է լինել ծանր և/կամ էքսուդատիվ, մասնավորապես ախտանիշների առաջին շաբաթվա ընթացքում և, այնուհետև, աստիճանաբար մարել։ Կարող է դրսևորվել նաև տոնզիլիտով։ Լիմֆադենոպաթիան գրեթե միանման է և տևում է 1-2 շաբաթ։ Առավել հաճախ ախտահարվում են հետին պարանոցային ավշահանգույցները, սակայն գեներալիզացված լիմֆադենոպաթիա նույնպես հնարավոր է։ Մոտ 5% դեպքերում ինֆեկցիոն մոնոնուկլեոզն ուղեկցվում է վերին վերջույթների կամ իրանի կարմրուկանման (մորբիլիֆորմ) կամ հանգուցիկավոր (պապուլոզ) էրիթեմատոզ ցանով։ Ինֆեկցիոն մոնոնուկլեոզով հիվանդի մոտ էրիթեմատոզ բծային ցան կարող է դիտվել «Ամպիցիլինով» բուժումից հետո։ Սա սովորաբար լինում է հակաբիոտիկային բուժման 5-9-րդ օրը և ունենում է դարչնագույն կամ շագանակագույն երանգ։ Քանզի ցանի գունավորումը բավականին տարբերվում է ալերգիայի վառ կարմիր ցանից, ուրեմն չի կարելի որպես պենիցիլինային ալերգիա գնահատել։ Ինֆեկցիոն մոնոնուկլեոզի ժամանակ հակաբիոտիկային բուժումից և պենիցիլինային ալերգիայից առաջացող ցաները նման են իրենց տեղակայմամբ և ձևով, ուստի թե՛ բուժառուները, և թե՛բժիշկները հաճախ են դրանք շփոթում միմյանց հետ։
Ֆիզիկական զննում
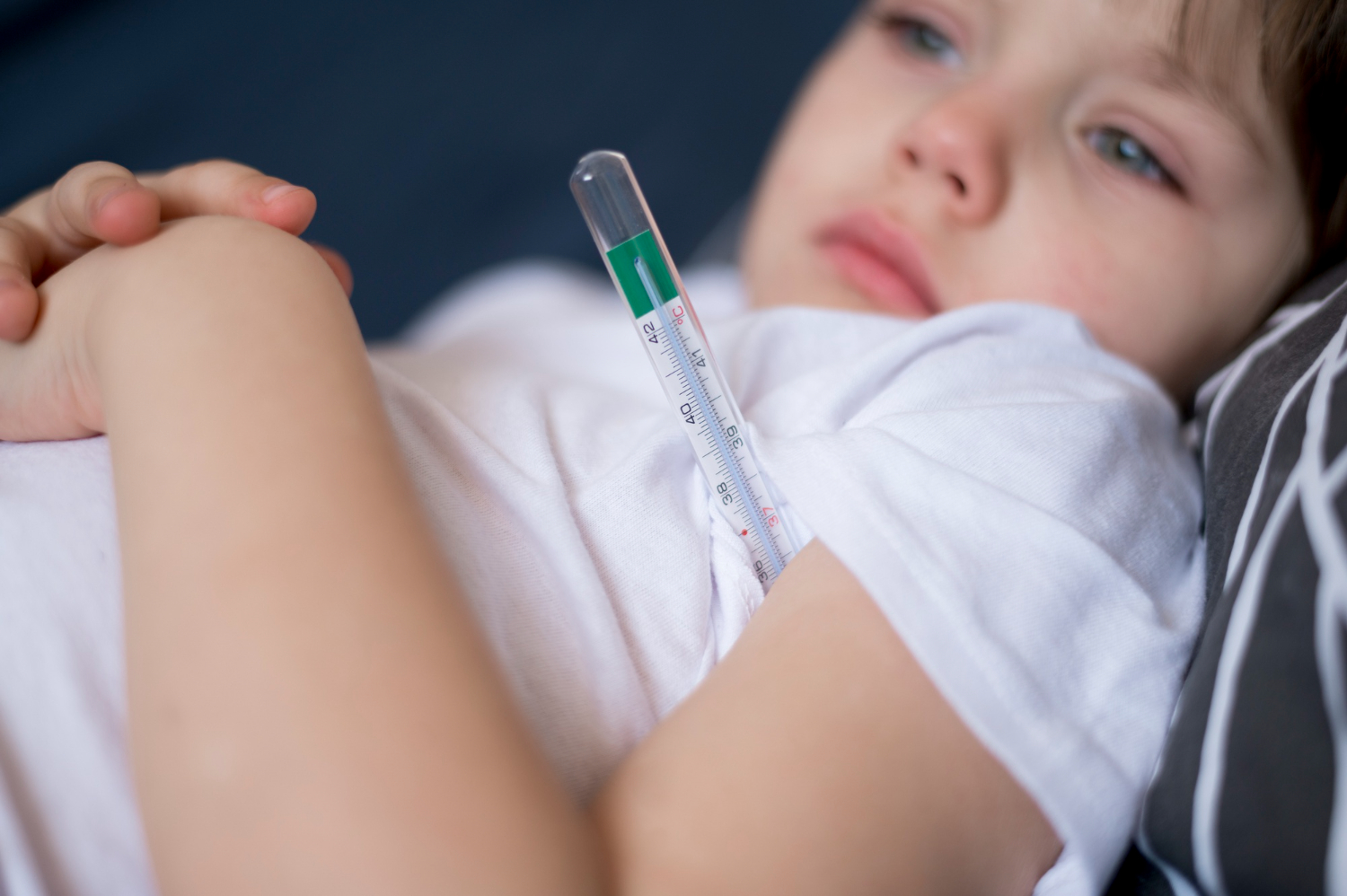
Տենդը սովորաբար չի գերազանցում 39°C սակայն, կարող է հասնել 40°C։ Ֆարինգիտը սովորաբար ամենավառ արտահայտված դրսևորումն է։ Հաճախ ուղեկցվում է նշիկների այտուցով և կարմրածությամբ՝ պատված մոխրագույն կամ կանաչ էքսուդատով (նկար 1), ինչը կլինիկորեն չի տարբերվում ստրեպտակոկային ֆարինգիտից։ Ախտահարված ավշահանգույցները սովորաբար համաչափորեն մեծացած են, պինդ, շարժուն և ցավոտ։ Հանգույցները շոշափելիս սովորաբար տաք չեն և չկա կարմրածություն։ Ինֆեկցիոն մոնոնուկլեոզի մեծ մաս դեպքերում դիտվում է սպլենոմեգալիա, սակայն ֆիզիկալ զննման ժամանակ կարող է նկատելի չլինել։ Հեպատոմեգալիա դիտվում է 10-30% դեպքերում։ Հիվանդների 15-35%-ի մոտ դիտվում է հարակնակապճային (պերիօրբիտալ) այտուց։

Բարդություններ
ԻՄ ընթացքը ոչ հաճախ է բարդացած, սակայն կարող է և ծանր ընթացք ունենալ։ Նշիկների և ադենոիդների զգալի այտուցը կարող է հանգեցնել շնչուղիների օբստրուկցիայի։ Այս բարդությունը հանդիպում է 100-1000 հիվանդից մեկի մոտ և առավել հաճախ հանդիպում է ավելի երիտասարդների մոտ։ Այս բուժառուներին պետք է հայտնաբերել և հոսպիտալացնել։ Ինտուբացիայից կամ վիրահատական միջամտությունից խուսափելու համար ցուցված են կորտիկոստերոիդներ:
EBV-մոնոնուկլեոզ հարուցված պերիտոնզիլար թարախակույտի կամ զանգվածային հետըմպանային (ռետրոֆարինգեալ) լիմֆադենոպաթիայի զարգացման դեպքեր նույնպես նկարագրված են։ Փայծաղի պատռումն ինֆեկցիոն մոնոնուկլեոզի ծանր բարդություն է, սակայն հանդիպում է 0.5%-ից քիչ դեպքերում։ Փայծաղի պատռման 90%-ից ավելի դեպքերը հանդիպում են արական սեռի բուժառուների շրջանում։ Խիստ հազվադեպ փայծաղի պատռում դիտվում է առանց ինֆեկցիոն մոնոնուկլեոզի այլ դրսևորումների ևս։ ԿՆՀ բարդություններ կարող են դիտվել հիվանդության վաղ փուլերում՝ առաջին շաբաթների ընթացքում։ Այս բարդությունների թվին են պատկանում մենինգիտը, էնցեֆալիտը, ցնցումները, նյարդերի կաթվածը, ուղեղիկային համախտանիշը, կոման, լայնակի միելիտը և Գիեն-Բարրեի համախտանիշը։ Աուտոիմուն հեմոլիտիկ անեմիա դիտվում է ԻՄ հիվանդների 2%-ի մոտ։ Արյունաբանական այլ բարդություններից են պանցիտոպենիան, ծանր թրոմբոցիտոպենիան, ագրանուլոցիտոպենիան, էրիթրոցիտների ապլազիան և հեմոլիտիկ-ուրեմիկ համախտանիշը։ Ակնաբանական բարդությունները ներառում են կոնյունկտիվիտը, էպիսկլերիտը և ուվեիտը։ Մաշկաբանական բարդություններին են պատկանում դերմատիտը, եղնջացանը և բազմաձև էրիթեման։ ԻՄ բարդություն կարող են լինել նաև փսիխոզը, մալաբսորբցիան, գլոմերուլոնեֆրիտը, նեֆրոտիկ համախտանիշը, բուլյոզ մինինգիտը, օրխիտը, պարօտիտը, մոնոարթիկուլյար արթրիտը և դեղնուկը։ Խիստ հազվադեպ բարդություններից է սրտի ընդգրկումը՝ միոկարդիտ, պերիկարդիտ՝ ԷՍԳ փոփոխություններով, լյարդի ֆուլմինանտ հիվանդությունը, թոքաբորբը, ինտերստիցիալ նեֆրիտը և ինֆեկցիոն մոնոնուկլեոզի որպես կույրաղիքային զանգվածի դրսևորումը։
Լաբորատոր հետազոտություններ
Լեյկոցիտների (WBC) թիվը և լեյկոֆորմուլան կարող են օժանդակել ինֆեկցիոն մոնոնուկլեոզի ախտորոշման հարցում։ Լեյկոցիտների թիվը սովորաբար չափավոր բարձրացած է՝ հասնելով առավելագույն 10,000-20,000 ցուցանիշի հիվանդության 2-րդ կամ 3-րդ շաբաթների ընթացքում։ Ինֆեկցիոն մոնոնուկլեոզի մասին է խոսում լիմֆոցիտների 50%-ից ավելի թիվը, լիմֆոցիտների 4500-ից ավելի բացարձակ արժեքը կամ լիմֆոցիտների բարձր քանակ՝ 10%-ից ավելի ատիպիկ լիմֆոցիտների պարունակությամբ։
Լյարդի ֆունկցիայի ցուցանիշները շեղված են նորմայից ինֆեկցիոն մոնոնուկլեոզով հիվանդների 90%-ի մոտ։
EBV VCA IgM-ը (Էբշտեյն-Բարր վիրուսի կապսիդային անտիգենի նկատմամբ հակամարմիններ) որոշվում է EBV-վարակը հայտնաբերելու նպատակով։
Բուժում
Ինֆեկցիոն մոնոնուկլեոզն ինքնալավացող հիվանդություն է, որը սովորաբար մարում է 3-4 շաբաթների ընթացքում։ Բուժումը սովորաբար աջակցող է և ներառում է առօրյա հանգիստ, ցավազրկողներ և ջերմիջեցնողներ։ Փայծաղի պատռվածքի ռիսկի բարձր լինելու պատճառով հետազոտողը պետք է խուսափի որովայնային կոպիտ շոշափումից և հետազոտություններից։ Կլինիկական որոշակի իրավիճակներ կարող են հիմք հանդիսանալ կորտիկոստերոիդների կիրառման համար։ Մի քանի հետազոտություններում ցույց է տրվել, որ ստերոիդների կիրառումը կարող է օգտակար լինել ինֆեկցիոն մոնոնուկլեոզով հիվանդների շրջանում, սակայն չբարդացած ընթացքով հիվանդների մոտ համատարած կիրառումից պետք է խուսափել, քանի որ այս դեղամիջոցները կարող են ընկճել բջջային իմունիտետը և, հետևաբար, մեծացնել բակտերիալ վարակի ձեռքբերման ռիսկը։ Կորտիկոստերոիդները նպատակահարմար է կիրառել այն դեպքերում, երբ զանգվածային այտուցված է «Վալդեյերի օղը»՝ շնչուղիների օբստրուկցիայի վտանգի, ինչպես նաև աուտոիմուն հեմոլիտիկ անեմիայի կամ ծանր թրոմբոցիտոպենիայով ընթացքի դեպքում։ Կորտիկոստերոիդային բուժում են պահանջում նաև սիրտը կամ կենտրոնական նյարդային համակարգն ընդգրկող ծանր բարդությունները։
Կանխարգելում
Ինֆեկցիոն մոնոնուկլեոզի դեմ պատվաստանյութ չկա։ Կարելի է կանխարգելել սահմանափակելով ինֆեկցիոն մոնոնուկլեոզով անձանց հետ համբուրվելը կամ նույն սպասքով խմիչք կամ սնունդ ընդունելը, ինչպես նաև անձնական պարագաների (օր.՝ ատամի խոզանակ) օգտագործումը։
Հուսով ենք՝ նյութն օգտակար էր։
Հարգանքով՝
Հռիփսիմե Ապրեսյան, «Մուրացան» հիվանդանոցային համալիրի վարակիչ հիվանդությունների բաժանմունքի ղեկավար
Սուրեն Բրուտյան, վարակաբան
Մարկ Գրիգորյան, ԵՊԲՀ վարակիչ հիվանդությունների ամբիոնի կլինիկական օրդինատոր