Երեխաների թոքերի ինտերստիցիալ հիվանդությունները (ԵԹԻՀ) շնչառական հիվանդությունների տարասեռ խումբ են, որոնք ախտահարում են թոքերի ինտերստիցիումի, մազանոթների, ալվեոլների և պերիալվեոլային հյուսվածքի վրա: Հիվանդությունների հիմնական բնութագրերն են շնչառական ախտանիշների առկայությունը 3 ամիս և ավելի, գազափոխանակության և ռեստրիկտիվ տիպի թոքային ֆունկցիայի խանգարումներ, պրոգրեսիվող շնչառական անբավարարություն, երկկողմանի պրոցես, դիֆուզ փոփոխություններ ռենտգենի և համակարգչային շերտագրման վրա: Չնայած սկսվում է մանկությունից, այն կարող է հանգեցնել հիվանդների մահվան կամ հաշմանդամության մանկության կամ հասուն տարիքում:
Մեծահասակների շրջանում ինտերսթիցիալ հիվանդությունների տարածվածությունը շատ ավելի բարձր է՝ մինչև 60-80 : 100000, սակայն հիվանդությունը երեխաների և մեծահասակների շրջանում էականորեն տարբերվում է էթիոլոգիայի, պաթոգենեզի և ընթացքի առումով: Դա մեծապես պայմանավորված է երեխայի թոքերի առանձնահատկություններով և զարգացումով, քանզի թոքերը և իմունային համակարգը դեռ հասունացման փուլում են և առաջին անգամ են հանդիպում վարակների, քիմիական և ալերգիկ գործոնների հետ:
ԵԹԻՀ առաջացնող / դրսևորվող հիվանդությունների ցանկը բավականաչափ մեծ է և ներառում է ինչպես բնածին, այնպես էլ ձեռքբերովի պայմաններ: Այն ներառում է օբլիտերացնող բրոնխիոլիտ (հատկապես ադենովիրուսի կամ RSV-ի որոշ շտամներով վարակվելու հետևանք), ինտերստիցիալ թոքաբորբ, համակարգային հիվանդություններ, ալվեոլար-մազանոթային դիսպլազիա, թոքերի աճի անկանոննություններ, ինչը հանգեցնում է թոքերի բջիջների հյուսվածքաբանական և ֆունկցիոնալ բնութագրերի փոփոխությանը, աճում է ֆիբրոբլաստների և կոլագենի սինթեզը և այլն: Պաթոլոգիական փոփոխությունները տեղի են ունենում ոչ միայն ալվեոլներում, այլև տերմինալ բրոնխիոլներում, ինտերստիցիումում, մազանոթային էնդոթելիում, սուրֆակտանտի սինթեզը նույնպես խաթարված է լինում:
Քանի որ ԵԹԻՀ զարգացման պատճառները բազմաթիվ են, դրսևորումները կարող են սկսվել ծննդից մինչև պատանեկություն: Նորածիններին և կրծքի հասակի երեխաներին բնորոշ դրսևորումը անբացատրելի շնչառական խանգարումն է: Հետագայում՝ կյանքի առաջին երկու տարիների ընթացքում և ավելի ուշ դրսևորումները ներառում են հաճախացած շնչառություն, ներքաշումներ, հազ և սուլող շնչառություն՝ ՍՇՎ բացակայության պայմաններում: Աուսկուլտացիան հաճախ կարող է նորմալ լինել: Հիվանդության հետագա զարգացումը կարող է հանգեցնել կրծքավանդակի ձևափոխման, թմբկամատերի զարգացման, աճի խանգարման: Քրոնիկ հիպոքսեմիան և պրոգրեսիվող քրոնիկ շնչառական անբավարարությունը կարող են հանգեցնել շարունակական թթվածնաթերապիայի անհրաժեշտության, ինտուբացիայի և, ի վերջո, նույնիսկ վաղ տարիքում մահվան:
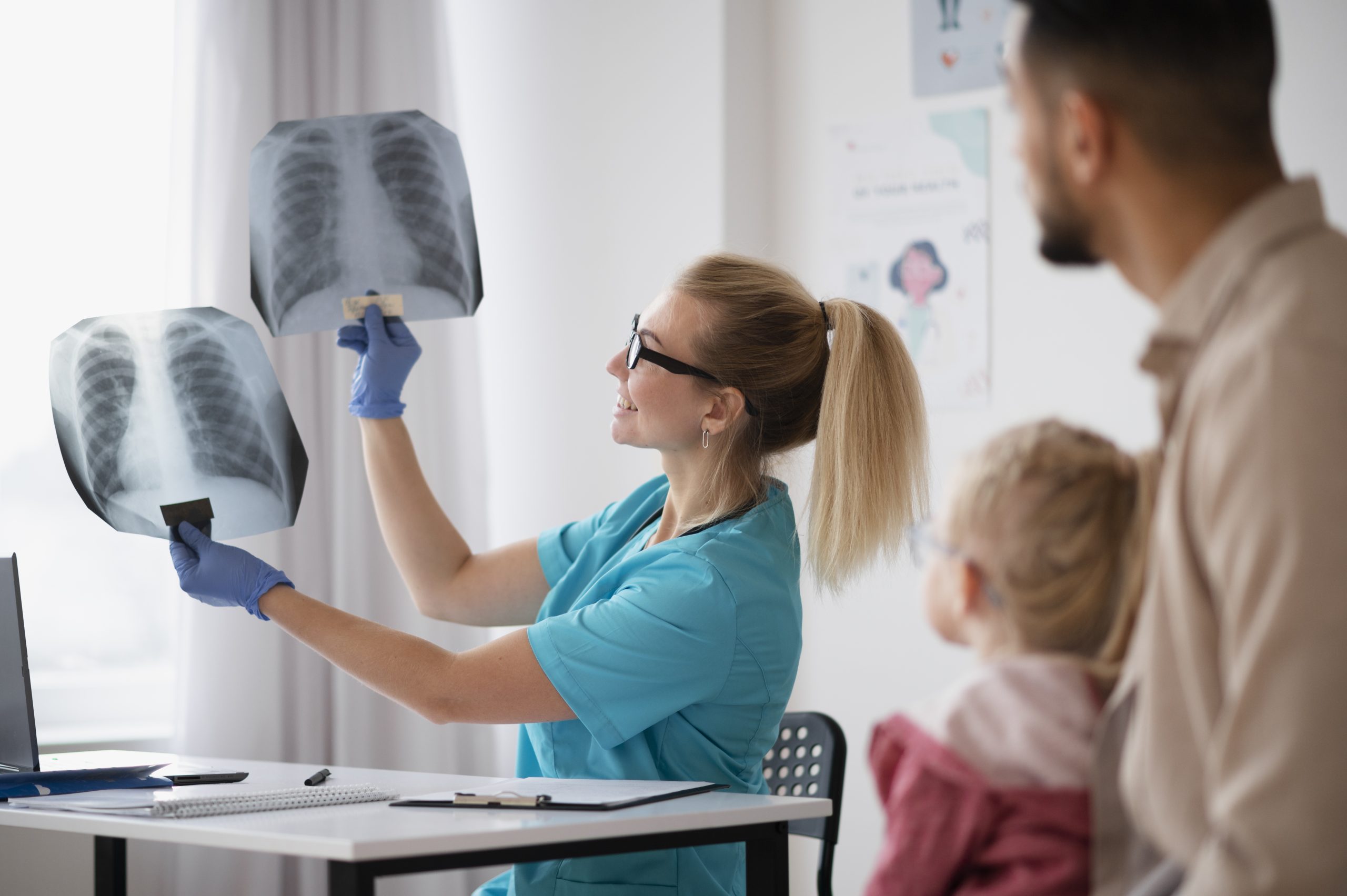
Վերոհիշյալ նշանները պետք է լինեն «կարմիր դրոշներ», որպեսզի բժիշկները մտածեն ԵԹԻՀ մասին և ուղեգրեն երեխային համապատասխան մասնագիտացված մանկաբուժական ծառայություն: Հետագա ախտորոշման համար պետք է հավաքել մանրամասն անամնեզ սկսած հղիության շրջանից, հավաքել ընտանեկան անամնեզը, մանրակրկիտ գնահատել կլինիկական նշանները: Կրծքավանդակի ռենտգենը կարող է բացահայտել ոչ սպեցիֆիկ շեղումներ: Ավելի մեծ երեխաների թոքերի ֆունկցիայի թեստերը ցույց են տալիս ռեստրիկտիվ փոփոխություններ, թոքերի ծավալների կրճատում, FEV1-ի և FV-ի կրճատում: Սրտի ուլտրաձայնային հետազոտությունը անհրաժեշտ է թոքային զարկերակի ճնշումը գնահատելու և սրտի այլ հիվանդությունները բացառելու համար, հայտնաբերելու դեպքում թոքային հիպերտոնիան պետք է կառավարվի մանկական սրտաբանների կողմից: Արյան մի շարք հետազոտություններ են անհրաժեշտ՝ գնահատելու հնարավոր սակավարյունությունը, իմունային համակարգի փոփոխությունները, համակարգային և այլ հիվանդություններին բնորոշ աուտոհակամարմինների առկայությունը, գենետիկական հիվանդությունները:
Կրծքավանդակի ՀՇ պարտադիր է (որը ցանկալի է, որ կատարվի մասնագիտացված մանկաբուժական ծառայությունում)՝ հիվանդության առկայությունն ու ծավալը գնահատելու համար: Որոշ դեպքերում ՀՇ-ն կարող է վճռորոշ ախտորոշիչ լինել, սակայն այն սովորաբար օժանդակում է ախտորոշմանը. պետք է հաշվի առնել ամբողջական պատմությունը, կլինիկական դրսևորումը և լաբորատոր տվյալները: Նաև բրոնխոսկոպիան և բիոպսիան որոշ դեպքերում կարող են կարևոր լինել ախտորոշման համար:
Հնարավոր պատճառների մեծ սպեկտրի պատճառով անհրաժեշտ է լիարժեք դիֆերենցիալ ախտորոշում. պետք է բացառվեն այնպիսի հիվանդություններ, ինչպիսիք են մուկովիսցիդոզը, առաջային ցիլիար դիսկինեզիան, սարկոիդոզը և այլն:
Չկան ռանդոմիզացված ուսումնասիրություններ բուժման տարբեր մոտեցումների մասով։ Ներկայիս ուղեցույցները հիմնականում մասնագետների կոնսենսուսի արդյունք են: Դրանք ներառում են հիմքում ընկած հիվանդությունների բուժում (երբ դա հնարավոր է), թթվածնային թերապիա (շատ դեպքերում երկարաժամկետ), շարունակական նուտրիցիոնալ աջակցություն: Սրացման դեպքում պետք է նշանակվի ագրեսիվ հակաբակտերիալ թերապիա, հնարավոր է՝ էթոլոգիական գործոնի հայտմաբերումից հետո: Հիվանդները պետք է ամբողջությամբ պատվաստվեն, ներառյալ գրիպի և RSV վիրուսի դեմ:
Երեխաները պետք է շարունակական հսկողության տակ լինեն մասնագիտացված ծառայություններում։ Վարման պլանը պետք է մշակվի անհատապես և քննարկվի ծնողների կամ այլ խնամողների հետ: Պացիենտները պետք է խուսափեն ծխախոտի ծխի, ավելորդ փոշու կամ այլ քիմիական նյութերի ազդեցությունից: Հիվանդ երեխաների և նրանց ծնողների հոգե-հուզական վիճակի հետ կապված խնդիրները պետք է նույնպես լինեն բժիշկների ուշադրության կենտրոնում:
Պրոգնոզը կախված է հիվանդության տեսակից, ծանրությունից, երեխայի ընդհանուր վիճակից: Ինչպես նշվեց, ինչ-որ պահից սկսած՝ շատ հիվանդներ շարունակական թթվածնային թերապիայի կարիք են ունենում: Երեխայի աճի արդյունքում հնարավոր է նաև վիճակի որոշակի բարելավում։ Այնուամենայնիվ, որոշ պացիենտներ հետագայում պալիատիվ խնամքի կարիք են ունենում:
Հարգանքով՝
Սերգեյ Սարգսյան
Առողջապահության նախարարի մանկաբուժության գծով խորհրդական
Արաբկիր ԲԿ-ի Երեխաների և դեռահասների առողջության ինստիտուտի ղեկավար
ԵՊԲՀ մանկաբուժության թիվ 2 ամբիոնի դոցենտ